Trigeminal Neuralgia(1)
خلاصه مقاله
نورالژی سه قلو(Trigeminal Neuralgia) که به اختصار TN نیز شناخته میشود، یک وضعیت از درد مزمن است که با دوره های کوتاه مکررچند ثانیه تا ۲ دقیقه مشخص میشود که عصب زوج پنجم مغزی را تحت تاثیر قرار می دهد. این وضعیت تقریبا همیشه یک طرفه و مدت زمان از متغیر است. برای بیماران مبتلا به TN کلاسیک و ثانویه تصویربرداری توصیه میشود. MRI بر CT ارجحیت دارد. درمان برای بیماران مبتلا به نورالژی سه قلو به عوامل مختلفی از جمله سن، سلامت عمومی، شدت بیماری و علت زمینه ای بستگی دارد که خط اول درمان دارویی و در مراحل مقاوم به دارو توصیه به جراحی میشوند
مقدمه:
نورالژی سه قلو(Trigeminal Neuralgia) که به عنوان tic douloureusx نیز شناخته میشود، یک وضعیت از درد مزمن است که با دوره های کوتاه مکرر مشخص میشود که عصب زوج پنجم مغزی را تحت تاثیر قرار می دهد. این وضعیت تقریبا همیشه یک طرفه است(2).
اتیولوژی:
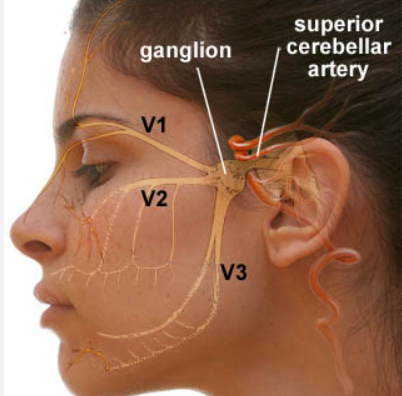
عصب سه قلو پنجمین عصب جمجمه است و وظیفه تامین حس صورت و حس و حرکت عضلات جونده را بر عهده دارد. این عصب از پل مغزی شروع می شود و سه شاخه دارد:(3)
- افتالمیک(چشمی)
- ماگزیلاری(فک بالا)
- مندیبولار( فک پایین)
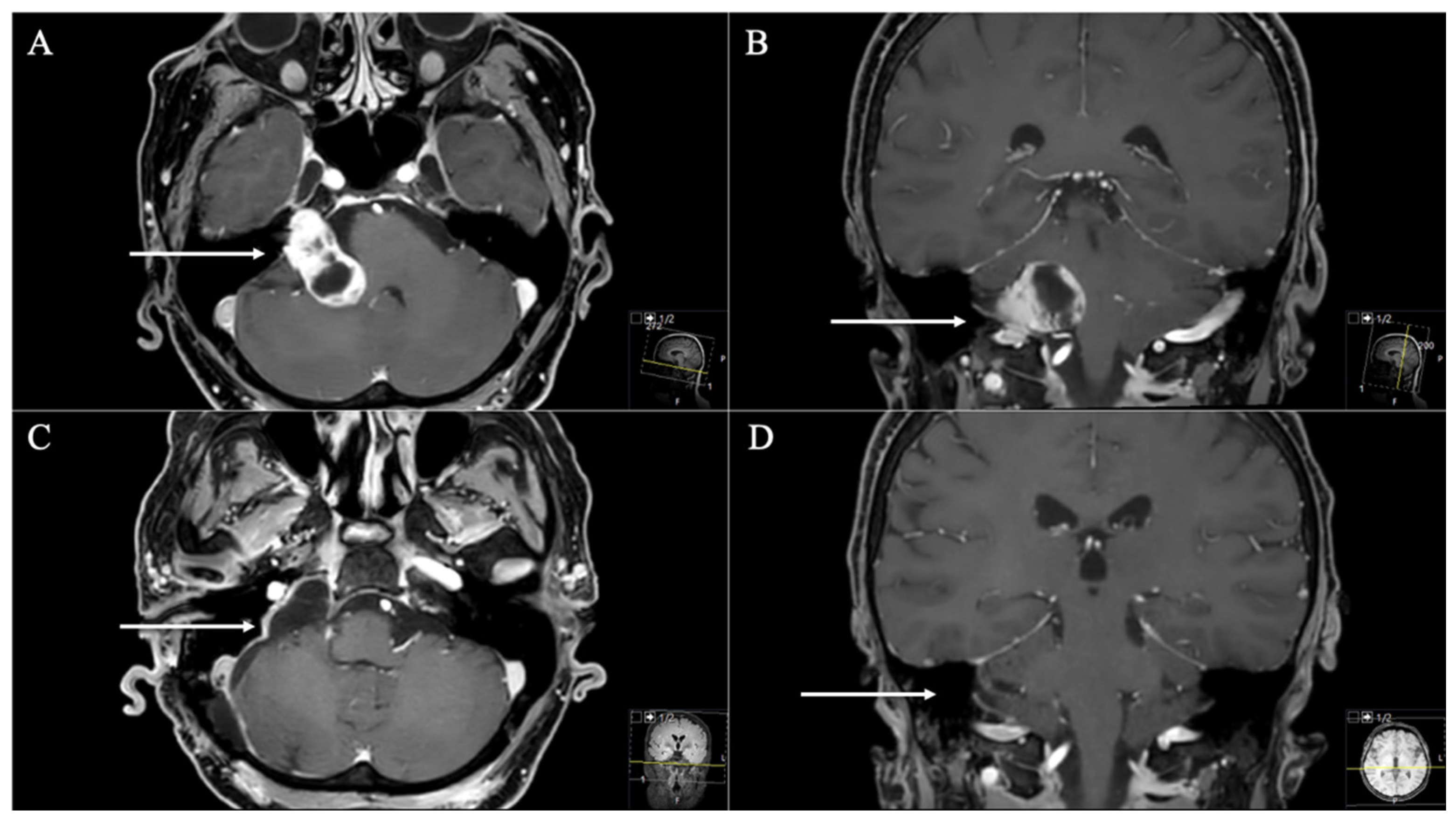
بیشتر موارد نورالژی سه قلو به دلیل فشرده شدن ریشه عصب در فاصله چند میلی متری پل مغزی است. بین ۸۰-۹۰ درصد موارد در اثر فشردگی شریان یا ورید مجاور ایجاد میشود(4). بیشتر عروقی که درگیر میشوند شامل: شریان مخچه ای فوقانی، مخچه ای تحتانی قدامی، مهره ای و ورید پتروزال میباشند.
برخی از علل دیگر فشردگی عصب عبارتند از: مننژیوم، نوروم آکوستیک، کیست اپیدرموئید، و آنوریسم ساکولار.
در ۲-۴ درصد بیماران مبتلا به ام اس(Multiple Sclerosis) TN گزارش شده است که به دلیل دمیلینه شدن هسته عصب سه قلو میباشد(5).
همه گیر شناسی:
نورالژی سه قلو سالانه ۴-۱۳ نفر در هر ۱۰۰۰۰۰ نفر را مبتلا میکند. زنان بیشتر از مردان تحت تاثیر قرار می گیرند. اغلب موارد پس از پنجاه سالگی رخ می دهد و در کودکان بسیار نادر است(6). شیوع ادام العمر در مطالعات مبتنی بر جمعیت حدود ۰.۱۶-۰.۳ درصد گزارش شده است(7). در فرد جوانی که TN دارد باید به ابتلای او به MS شک کنیم. همچنین افراد با فشار خون بالا بیشتر در معرض ابتلا به TN هستند.
پاتوفیزیولوژی:
در بیشتر موارد TN به دلیل فشردگی عصب سه قلو رخ می دهد. اعتقاد بر این است که TN به دلیل دمیلیناسیون اطراف محل فشرده سازی عصب رخ می دهد. مکانیسم چگونگی دمیلیناسیون منجر به علائم TN شناخته شده نیست. تصور میشود که به دلیل تولید تکانه های اکتوپیک است که توسط ضایعه دمیلینه ایجاد شده است و در نتیجه باعث انتقال افاپتیک) جفت افاپتیکی انتقال بین آکسون های مجاور از تکانه های پخش شده در سیناپس ها متمایز است( میشود(8). پیوند افاپتیکی بین الیاف درگیر در تولید درد و الیاف واسطه لمس سبک میتواند باعث ایجاد دردهای شوک مانند در ناحیه ماشه صورت توسط تحریک لمسی سبک شود. برخی از تئوری ها دمیلیناسیون ثانویه به فشردگی عروقی ریشه عصبی رگ های پرپیچ و خم یا ناهنجار را توصیف می کنند. مطالعات رادیولوژیک و پاتولوژیک نزدیکی ریشه عصب سه قلو به چنین عروقی را نشان داده است. عروقی که بیشتر درگیر می شود شریان مخچه فوقانی است(9). شرایط متعدد دیگری مانند ارتشاح آمیلوئید، فشرده سازی استخوان، ناهنجاری شریانی وریدی، و انفارکتوس های کوچک در مدولا و پونز برای ایجاد TN توصیف شده است.
طبقه بندی :
در طبقهبندی بینالمللی اختلالات سردرد، ویرایش سوم (ICHD-3) TN به TN کلاسیک، TN ثانویه و TN ایدیوپاتیک تقسیم میشود.
TN کلاسیک: این شامل TN مربوط به فشرده سازی عروقی است.
TN ثانویه: این شامل TN ناشی از تومور در امتداد عصب سه قلو یا TN به دلیل بیماری زمینه ای مانند مولتیپل اسکلروزیس است.
TN ایدیوپاتیک: این زمانی است که علت ناشناخته است.
تاریخچه:
با در نظر گرفتن جنبه علامتی، نورالژی سه قلو را میتوان به صورت زیر دسته بندی کرد(6):
- وجود درد ناگهانی به تنهایی
- وجود درد ناگهانی به همراه درد مداوم در پس زمینه
گاهی درد شدید همراه با اسپاسم عضلانی رخ می دهد که به آن tic douloureusx گفته می شود.
برخی از محرک های گزارش شده عبارتند از: مسواک زدن، جویدن، سیگار کشیدن، گریم کردن، شستن صورت، صحبت کردن و قرار گرفتن در معرض هوای سرد(10).
ارزیابی و تشخیص:
نورالژی سه قلو معمولا بر اساس شرح حالی که از بیمار گرفته میشود، تشخیص داده میشود. برای بیماران مبتلا به TN کلاسیک و ثانویه تصویربرداری توصیه میشود. MRI بر CT ارجحیت دارد، زیرا به ارزیابی ضایعات کوچک مجاور نیز کمک میکند. مطالعات تصویر برداری می توانند به شناسایی علل احتمالی تومور، MS کمک کنند.
معیار های تشخیصی:
- حمله های مکرر درد به صورت یک طرفه
- ویژگی های درد: مدت زمان از چند ثانیه تا ۲ دقیقه متغیر است-درد شدید همانند یک شوک الکتریکی
درمان/مدیریت:
. تصمیم باید پس از گفتگوی کامل با بیمار و سایر پزشکان درگیر در مراقبت از بیمار گرفته شود.
درمان دارویی:
درمان خط اول برای بیماران مبتلا به TN کلاسیک و ایدئوپاتیک، درمان دارویی است. رایج ترین داروی مورد استفاده، داروی ضد تشنج کاربامازپین است(3). معمولا با دوز کم شروع می شود و دوز به تدریج افزایش می یابد. در برخی بیماران اثر کاربامازپین به تدریج کاهش می یابد. عوارض جانبی احتمالی کاربامازپین شامل: خواب آلودگی، سرگیجه، دوبینی و حالت تهوع است. یک عارضه مشهور کاربامازپین سندرم ترشح نامناسب هورمون ضدادراری(SIADH) است که منجر به هیپوناترمی میشود. در بیماران آسیایی، قبل از شروع درمان با کاربامازپین، آزمایش آلل HLA-B*15:02 توصیه میشود، زیرا وجود آن خطر ایجاد نکرولیز اپیدرمی سمی یا سندرم استیونز جانسون را افزایش می دهد(11). داروی جایگزین اکس-کاربامازپین است و به طور افزاینده ای به عنوان درمان خط اول برای بیمارانی که به کاربامازپین پاسخ نمی دهند یا نمی توانند آن را تحمل کنند استفاده میشود. عوارض جانبی احتمالی شامل دوبینی و سرگیجه است. برخلاف کاربامازپین، اکس-کاربامازپین منجر به عارضه SIADH و در نتیجه هیپوناترمی نمی شود. و در بیماران با آلل HLA-B*15:02 باید از مصرف آن خودداری شود.
باکلوفن یک شل کننده عضلانی است که میتواند برای درمان TNاستفاده شود. عوارض جانبی شامل سرگیجه، آرامش بخش و سوء هاضمه است.
سایر داروها عبارتند از: لاموتریژین، فنی توئین، گاباپنتین، کلونازپام و والپروئیک اسید.
درمان جراحی:
برای بیمارانی که به دارو مقاوم هستند میتوان از درمان جراحی استفاده کرد.
روش فشار میکروواسکولار(12): این یکی ازرایج ترین روش هایی است که برای درمان TN استفاده میشود و شامل کرانیوتومی و کاوش حفره خلفی برای شناسایی و حرکت رگ خونی است که عصب سه قلو را تحت فشار قرار می دهد. سپس یک بالشتک نرم(Gelfoam) بین عصب و رگ قرار داده می شود. در برخی بیماران این روش باعث تسکین درد پایدار برای بیش از ده سال می شود. اگرچه این موثرترین روش است، اما تهاجمی ترین روش نیز هست. برخی از عوارض مرتبط با آن کاهش شنوایی، هماتوم مخچه، نشت مایع مغزی نخاعی، انفارکتوس و ضعف صورت است.
روشهای ابلیاتیو: شامل ریزوتومی با انعقاد حرارتی تزریق مواد شیمیایی یا فشرده سازی مکانیکی بالون است. این روشها شامل آسیب به ریشه عصب سه قلو در نتیجه قطع سیگنالهای انتقال درد به مغز است ریزوتومی با انعقاد حرارتی از یک الکترود برای اعمال گرما برای آسیب رساندن به رشتههای عصبی استفاده می.کند ریزوتومی شیمیایی شامل تزریق ماده شیمیایی گلیسرول به عصب سه قلو است و در نتیجه به آن آسیب میرساند فشرده سازی بالون شامل قرار دادن یک بالون کوچک در محل فیبرهای عصبی است. این بالون با باد ،کردن به رشتههای عصبی آسیب میرساند. برخی از عوارض همراه عبارتند از دیسستزی بعد از عمل بی حسی قرنیه، از دست دادن حسی در توزیع عصب سه قلو و بیهوشی دولوروسا(13).
رادیوسرجری: این روش شامل استفاده از ابزار رادیوسرجری است. این یک روش غیر تهاجمی است که در آن یک دوز بسیار متمرکز از تابش یونیزان به یک هدف دقیق در ریشه عصب سه قلو ارسال می.شود تابش یک ضایعه در نزدیکی ریشه عصبی ایجاد میکند و در نتیجه سیگنالهای درد از انتقال به مغز را قطع می.کند شکل گیری ضایعه میتواند آهسته باشد و از این رو تسکین درد با استفاده از این روش تا چند هفته یا چند ماه به تعویق می افتد. از آنجایی که این روش یکی از کم تهاجمی ترین روشها ،است می توان آن را در بیمارانی که درد عود می کند تکرار کرد برخی از عوارض مرتبط میتواند از دست دادن حسی صورت و پارستزی باشد.
نورکتومی محیطی و بلوک عصبی: نورکتومی را میتوان بر روی شاخه های محیطی عصب سه قلو مانند اعصاب سوپرااوربیتال، اینفرااوربیتال، لینگوال و آلوئولار انجام داد. این روش بخصوص برای افراد مسن در مناطق دورافتاده که امکانات جراحی در دسترس نیست مفید است(14).
تشخیص های افتراقی:
یک شرح حال خوب و معاینه فیزیکی می تواند به افتراق نورالژی سه قلو از سایر شرایط مشابه کمک کند.
نورالژی پس از تبخال: این یک عارضه ثانویه به هرپس زوستر حاد است و معمولا با بثورات شدید قبلی ظاهر می شود. اغلب اولین شاخه عصب سه قلو را درگیر میکند و درد مداوم است. اما درد در TNچند ثانیه طول می کشد.
دندان درد: این درد معمولا مداوم و داخل دهانی است که می تواند مبهم یا ضربان دار باشد. درد TN معمولا تیز، متناوب و مانند شوک الکتریکی است. همچنین اگر درد از منبع دندانی باشد، در معاینه دهانی ناهنجاری ها مشاهده میشود.
حملات سردرد عصبی یک طرفه کوتاه مدت(SUNA): این حملات به صورت ناگهانی و یک طرفه در نواحی اوربیتال و گیجگاهی ظاهر می شوند.
نوروپاتی سه قلو: این وضعیت با درد مداوم ظاهر میشود و میتواند با از دست دادن حس همراه باشد.
سندرم مفصل تمپورومندیبولار: این وضعیت با درد مداوم ظاهر میشود.
نورالژی گلوسوفارنژیال: بیماران با درد در زبان، دهان و گلو مراجعه می کنند. درد با جویدن، صحبت کردن و بلعیدن ایجاد میشود.
پیش بینی:
نورالژی سه قلو یک بیماری تهدید کننده حیات نیست. با اینحال میتواند با ایجاد درد مادام العمر ناتوان کننده باشد. تشخیص و مدیریت صحیح میتواند برای بیمار مفید باشد و پیش آگهی خوبی را به همراه داشته باشد.
مقالات مرتبط
تومورهای فورامن ژوگولار Jugular foramen tumors
فورمان ژوگولار حاوی عناصر مختلفی از جمله اعصاب مغزی زوج ۹و۱۰ و ۱۱ است که غلاف اطراف آن ها، توسط سلول های شوان تشکیل شده است، گاهی این غلاف تومورال میشود و شوانوم ایجاد میکند.
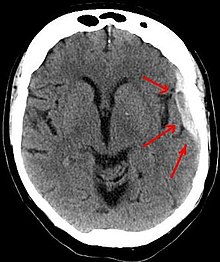
هماتوم ساب دورال مزمن
هماتوم ساب دورل یا خون مردگی زیر سخت شامه، نوعی هماتوم است که در آن مقداری از خون، بین لایه های داخلی سخت شامه و عنکبوتیه مننژ های اطراف مغز تجمع می کند.ممکن است باعث افزایش فشار داخل جمجمه گردد که این مسئله سبب فشردگی و آسیب به بافت های ظریف مغز می شود.علائم و نشانه های هماتوم حاد در عرض چند دقیقه ظاهر شوند، تا دو هفته نیز به تعویق بیفتند. علائم هماتوم ساب دورال مزمن معمولاً بیش از سه هفته پس از آسیب به تعویق می افتد. اگر خونریزی ها به مغز فشار وارد کند، علائم افزایش فشار داخل جمجمه یا آسیب مغزی وجود خواهد داشت. سایر علائم هماتوم ساب دورال: از دست دادن هوشیاری یا نوسان سطوح هوشیاری - تحریک پذیری – تشنج – درد - بی حسی - سردرد (ثابت یا نوسانی) – سرگیجه – سرگردانی – فراموشی - ضعف یا بی حالی - حالت تهوع یا استفراغ - از دست دادن اشتها - ناتوانی در صحبت کردن یا گفتار نامفهوم - آتاکسی یا مشکل در راه رفتن - از دست دادن کنترل عضلانی - تغییر الگوهای تنفسی - کاهش شنوایی یا صدای زنگ در گوش (وزوز گوش) - تاری دید - انحراف چشم یا حرکت غیر طبیعی چشم می باشد.هماتوم ساب دورال در اثر ضربه به سر ایجاد می شود، و ورید های کوچک را پاره می کند.خونریزی های ساب دورال از آسیب های برشی ناشی از نیروهای چرخشی یا خطی مختلف است. آتروفی مغزی طول وریدهای پل را بین دو لایه مننژیال و پارگی توسط نیروهای برشی را افزایش میدهد.هماتوم ساب دورال اغلب در اطراف بالا و کناره های لوب فرونتال و جداری و در حفره جمجمه خلفی و در نزدیکی فالکس سربری و تنتوریوم مخچه نیز رخ دهند. هماتوم های ساب دورال می توانند در امتداد داخل جمجمه منبسط شوند و شکل مقعری را ایجاد کنند که منحنی مغز را دنبال می کند. در سی تی اسکن، هماتوم های ساب دورال به طور کلاسیک هلالی شکل هستند و سطحی مقعر دور از جمجمه و در مراحل اولیه خونریزی ظاهری محدب دارند.درمان هماتوم ساب دورال به اندازه و سرعت رشد آن بستگی دارد. هماتوم های ساب دورال کوچک را می توان با نظارت دقیق مدیریت کرد؛ زیرا لخته خون به طور طبیعی جذب می شود.می توان با وارد کردن یک کاتتر کوچک از طریق سوراخی که در جمجمه ایجاد شده و مکیدن هماتوم نیز آن را درمان کرد. هماتوم های بزرگ یا علامت دار نیاز به کرانیوتومی دارند. عوارض بعد از عمل می تواند شامل افزایش فشار داخل جمجمه، ادم مغزی، خونریزی جدید یا مکرر، عفونت و تشنج باشد. افراد مبتلا به هماتوم ساب سادورال مزمن (CSDH) با علائم کم یا بدون علائم یا خطر بالای عارضه در حین جراحی ممکن است با داروهایی مانند آتورواستاتین، دگزامتازون و مانیتول به طور محافظه کارانه درمان شوند. مهارکننده ردوکتاز HMG-CoA مانند آتورواستاتین می تواند حجم هماتوم را کاهش داده و عملکرد عصبی را در هشت هفته بهبود بخشد و خطر عود در CSDH را کاهش دهد. دگزامتازون، زمانی که همراه با درناژ جراحی استفاده شود، ممکن است میزان عود هماتوم ساب دورال را کاهش دهد. هماتوم ساب دورال مزمن بر اساس تراکم آن در سی تی اسکن مغز طبقه بندی می شود : A: نوع بالا، B: نوع ایزو، C: نوع پایین، D: نوع مختلط.