فتق دیسک کمر
خلاصه مقاله
بیماران کودک به ندرت از هرنی (بیرون زدگی) دیسک کمر رنج می برند. ستون فقرات کمری با بزرگ شدن افراد ساختار و عملکرد خود را تغییر می دهد ، که باعث می شود بزرگسالان نسبت به کودکان بیشتر در معرض هرنی دیسک کمر قرار گیرند. جراحی ممکن است یک گزینه برای هرنی دیسک کمر کودکان باشد وقتی که درمان محافظه کارانه موثر نباشد. ما یک مورد نادر از بیرون زدگی دیسک کمر کودکان را گزارش کردیم که با میکرو دیسککتومی با موفقیت درمان شد.
#با_کیس_درس_بخوانیم
#فتق_دیسک_کمر
📌مقدمه
بیماران کودک به ندرت از هرنی (بیرون زدگی) دیسک کمر رنج می برند. ستون فقرات کمری با بزرگ شدن افراد ساختار و عملکرد خود را تغییر می دهد ، که باعث می شود بزرگسالان نسبت به کودکان بیشتر در معرض هرنی دیسک کمر قرار گیرند. جراحی ممکن است یک گزینه برای هرنی دیسک کمر کودکان باشد وقتی که درمان محافظه کارانه موثر نباشد. ما یک مورد نادر از بیرون زدگی دیسک کمر کودکان را گزارش کردیم که با میکرو دیسککتومی با موفقیت درمان شد.
📌ارائه کیس
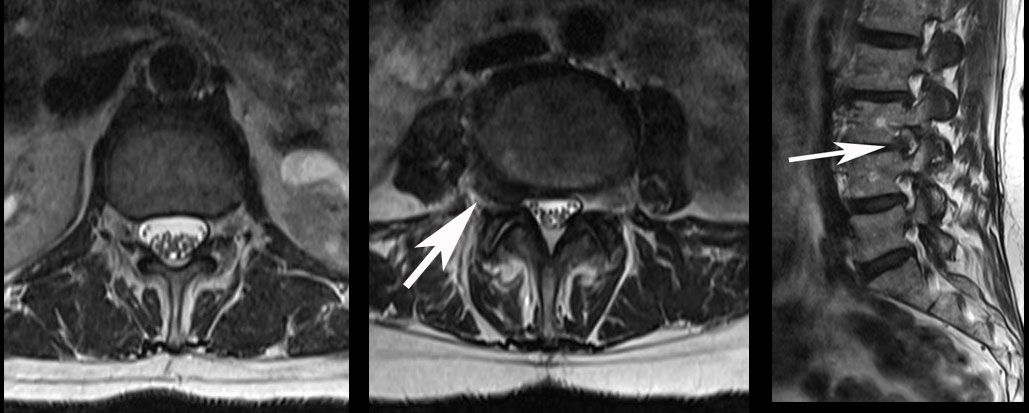
یک بیمار 15 ساله از درد پشت و پای چپ خود شکایت کرد که بیش از 4 سال بود که بدتر شده بود. درمان محافظه کارانه با داروهای ضد التهاب و تزریق پیریفورمیس کارساز نبود. یک MRI از ستون فقرات لومبوساکرال نشان داد که یک هرنی دیسک در سطح L4 / L5 ریشه چپ L4 را فشار می داد. بیمار تحت میکرو دیسککتومی قرار گرفت. بیمار ظرف 48 ساعت پس از عمل با تسکین قابل توجه درد عصب سیاتیک به خانه رفت.
📌بحث
صدمه و کمبود فعالیت بدنی عوامل مهمی در شکل گیری هرنی دیسک کمر هستند. درد پشت و دردی که تابش می دهد علائم رایج هرنی دیسک کمر هستند. روش میکرو دیسککتومی روش جراحی انتخابی است اگر درمان محافظه کارانه وضعیت را بهبود نبخشد. این روش در بلند مدت موثر و ایمن بودن خود را ثابت کرده است.
📌نتیجه گیری
هر کودکی که از درد پشت یا درد عصبی رنج می برد باید برای هرنی دیسک کمر مورد ارزیابی قرار گیرد به خصوص اگر دارای شاخص توده بدنی (BMI) بالا یا سابقه آسیب باشند. نتایج جراحی برای هرنی دیسک کمر کودکان بسیار خوب هستند وقتی که بیماران با دقت انتخاب و ارزیابی شوند.
📚منبع
📎
گرداورنده: علی علی پور
ادیتور: مهدی مهماندوست
✨شکوه دنیای اعصاب در انجمن علمی دانشجویی جراحی اعصاب
با ما همراه باشید.✨
🆔English:@NeurosurgeryAssociation
🆔Persian:@Neurosurgery_Association
مقالات مرتبط
آسیب طناب نخاعی قدامی
سندرم طناب قدامی یک سندرم طناب نخاعی ناقص است که در درجه اول ، دو سوم قدامی نخاع را درگیر می کند. و منجر به فلج حرکتی، از دست دادن درد و احساس دما در سطح ضایعه و زیر آن می شود. بیماران همچنین ممکن است کمردرد و اختلال عملکرد اتونوم مانند افت فشار خون، روده یا مثانه نوروژنیک و اختلال عملکرد جنسی را تجربه کنند. شدت اختلال عملکرد حرکتی می تواند متفاوت باشد و منجر به پاراپلژی شود.
هماتوم ساب دورال مزمن
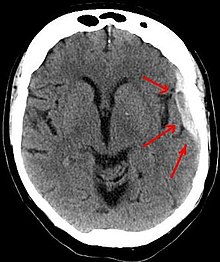
هماتوم ساب دورل یا خون مردگی زیر سخت شامه، نوعی هماتوم است که در آن مقداری از خون، بین لایه های داخلی سخت شامه و عنکبوتیه مننژ های اطراف مغز تجمع می کند.ممکن است باعث افزایش فشار داخل جمجمه گردد که این مسئله سبب فشردگی و آسیب به بافت های ظریف مغز می شود.علائم و نشانه های هماتوم حاد در عرض چند دقیقه ظاهر شوند، تا دو هفته نیز به تعویق بیفتند. علائم هماتوم ساب دورال مزمن معمولاً بیش از سه هفته پس از آسیب به تعویق می افتد. اگر خونریزی ها به مغز فشار وارد کند، علائم افزایش فشار داخل جمجمه یا آسیب مغزی وجود خواهد داشت. سایر علائم هماتوم ساب دورال: از دست دادن هوشیاری یا نوسان سطوح هوشیاری - تحریک پذیری – تشنج – درد - بی حسی - سردرد (ثابت یا نوسانی) – سرگیجه – سرگردانی – فراموشی - ضعف یا بی حالی - حالت تهوع یا استفراغ - از دست دادن اشتها - ناتوانی در صحبت کردن یا گفتار نامفهوم - آتاکسی یا مشکل در راه رفتن - از دست دادن کنترل عضلانی - تغییر الگوهای تنفسی - کاهش شنوایی یا صدای زنگ در گوش (وزوز گوش) - تاری دید - انحراف چشم یا حرکت غیر طبیعی چشم می باشد.هماتوم ساب دورال در اثر ضربه به سر ایجاد می شود، و ورید های کوچک را پاره می کند.خونریزی های ساب دورال از آسیب های برشی ناشی از نیروهای چرخشی یا خطی مختلف است. آتروفی مغزی طول وریدهای پل را بین دو لایه مننژیال و پارگی توسط نیروهای برشی را افزایش میدهد.هماتوم ساب دورال اغلب در اطراف بالا و کناره های لوب فرونتال و جداری و در حفره جمجمه خلفی و در نزدیکی فالکس سربری و تنتوریوم مخچه نیز رخ دهند. هماتوم های ساب دورال می توانند در امتداد داخل جمجمه منبسط شوند و شکل مقعری را ایجاد کنند که منحنی مغز را دنبال می کند. در سی تی اسکن، هماتوم های ساب دورال به طور کلاسیک هلالی شکل هستند و سطحی مقعر دور از جمجمه و در مراحل اولیه خونریزی ظاهری محدب دارند.درمان هماتوم ساب دورال به اندازه و سرعت رشد آن بستگی دارد. هماتوم های ساب دورال کوچک را می توان با نظارت دقیق مدیریت کرد؛ زیرا لخته خون به طور طبیعی جذب می شود.می توان با وارد کردن یک کاتتر کوچک از طریق سوراخی که در جمجمه ایجاد شده و مکیدن هماتوم نیز آن را درمان کرد. هماتوم های بزرگ یا علامت دار نیاز به کرانیوتومی دارند. عوارض بعد از عمل می تواند شامل افزایش فشار داخل جمجمه، ادم مغزی، خونریزی جدید یا مکرر، عفونت و تشنج باشد. افراد مبتلا به هماتوم ساب سادورال مزمن (CSDH) با علائم کم یا بدون علائم یا خطر بالای عارضه در حین جراحی ممکن است با داروهایی مانند آتورواستاتین، دگزامتازون و مانیتول به طور محافظه کارانه درمان شوند. مهارکننده ردوکتاز HMG-CoA مانند آتورواستاتین می تواند حجم هماتوم را کاهش داده و عملکرد عصبی را در هشت هفته بهبود بخشد و خطر عود در CSDH را کاهش دهد. دگزامتازون، زمانی که همراه با درناژ جراحی استفاده شود، ممکن است میزان عود هماتوم ساب دورال را کاهش دهد. هماتوم ساب دورال مزمن بر اساس تراکم آن در سی تی اسکن مغز طبقه بندی می شود : A: نوع بالا، B: نوع ایزو، C: نوع پایین، D: نوع مختلط.