Augmented reality in neurosurgery: واقعیت افزوده در جراحی مغز و اعصاب
خلاصه مقاله
نورونوگیشن به یک جراحی مغز و اعصاب ضروری برای دستیابی به حداقل تهاجم و حداکثر ایمنی تبدیل شده است. ناوبری عصبی یک مدل مجازی سه بعدی از جزئیات آناتومیک به روز شده در زمان واقعی را ارائه می دهد که در زمینه جراحی واقعی پوشانده شده است.اپراتور موظف به انتقال اطلاعات از محیط "مجازی" سیستم ناوبری به میدان جراحی واقعی است .محیط مجازی شامل ابزارهای مجازی جراحی و جزئیات آناتومی مجازی مخصوص بیمار (به طور کلی از تصاویر سه بعدی قبل از عمل به دست می آید). AR امکان ادغام داده ها از واقعیت محیطی با اطلاعات مجازی و بالعکس را فراهم می کند.این سیستمها اجازه میدهند تا پیشبینیهای سهبعدی مشتق شده از تصاویر قبل از عمل جراحی به چشمی دو طرفه از اپتیک دوچشمی میکروسکوپ عامل که دقیقاً مطابق با زمینه جراحی است پوشش دهند. .در دسترس بودن سریع اطلاعات مجازی مشتق شده از بیمار شامل گرافی های مختلف و ... که بر روی نمای میدانی جراحی قرار می گیرد به جراح در انجام اقدامات کم تهاجمی کمک میکند.به ویژه تنوع زیادی از انجام اقدامات فنی ، گزینه های معتبری را توسط جراح مغز و اعصاب برای انجام جراحی فراهم میکند مثلا، برای جراحی های مختلف(عمدتا عصبی-انکولوژیک و عصبی-عروقی) ،برای روش های مختلف درمانی(اندووسکولار،نازال،باز) و برای مراحل مختلف از همان جراحی(قسمت میکروسکوپی و قسمت ماکروسکوپی) استفاده می کند.
مقدمه:
نورونوگیشن به یک جراحی مغز و اعصاب ضروری برای دستیابی به حداقل تهاجم و حداکثر ایمنی تبدیل شده است. ناوبری عصبی پیشرفتی قابل توجه است که یک مدل مجازی سه بعدی از جزئیات آناتومیک به روز شده در زمان واقعی را ارائه می دهد که در زمینه جراحی واقعی پوشانده شده است. ناوبری عصبی یک پیشرفت قابل توجه است.
نحوه عمل واقعیت افزوده AR
در واقع جراح مغز و اعصاب باید از میدان جراحی به یک ایستگاه کاری اختصاصی نگاه کند سپس اپراتور موظف به انتقال اطلاعات از محیط "مجازی" سیستم ناوبری به میدان جراحی واقعی است .محیط مجازی شامل ابزارهای مجازی جراحی و جزئیات آناتومی مجازی مخصوص بیمار (به طور کلی از تصاویر سه بعدی قبل از عمل به دست می آید). واقعیت افزوده (AR) امکان ادغام داده ها از واقعیت محیطی با اطلاعات مجازی و بالعکس را فراهم می کند.برای فهم بهتر موضوع میتوان گفت که حقیقت ARاین است که موجب غنی سازی واقعیت با محتویات مجازی اضافه شده می شود.در اکثر سیستم ها، منبع واقعی داده یک میکروسکوپ جراحی است این سیستمها اجازه میدهند تا پیشبینیهای سهبعدی مشتق شده از تصاویر قبل از عمل جراحی به چشمی دو طرفه از اپتیک دوچشمی میکروسکوپ عامل که دقیقاً مطابق با زمینه جراحی است پوشش دهند.برای دستیابی به تلفیقی منسجم بین تصاویر واقعی و محتوای مجازی ،این سیستم ها اپتیک میکروسکوپ و همچنین عواملی مثل فوکوس،زوم و تمام پارامترهای دوربین داخلی را رصد میکنند برخلاف سایر سیستم های ساده تر که همواره نیاز به تنظیمات دستی میباشند،همچنین تفاوت هایی بین سیستم های ناوبری عصبی سنتی و مدرن وجود دارد به این صورت که سیستم های ناوبری سنتی دارای یک نشانگر سرنیزه روی صفحه نمایش که در واقع تنها راه ارتباط بین محیط واقعی و مجازی هست می باشند که جراح برای مشاهده مطابقت بین یک نقطه مجازی و واقعی جراح نوک اشاره گر را روی یک هدف واقعی آناتومیکال قرار میدهند و مطابقت آن را با نوع مجازی مشاهده می کنند در حالی که در سیستم واقعیت افزوده(AR)مطابقت بین دنیای واقعی و مجازی رو تصاویر افزوده شده به یکدیگر به طور همزمان بدون هیچ وسیله فیزیکی اضافی به عنوان نشانگر که ممکن است منبع بالقوه آسیب در جراحی باشد انجام میشود .نوع خاصی از سیستم (AR) مبتنی بر میکروسکوپ توسط یک میکروسکوپ ردیابی عصبی که به طور منحصر به فرد به عنوان یک منبع ورودی برای نرم افزار یکپارچه سازی داده ها با مدل های مجازی قبل از عمل، عمل می کند ایجاد میشود.تصویر در میکروسکوپ نمایش داده نمیشود بلکه بر روی یک صفحه نمایش جدا از صحنه جراحی واقعی است که این احتمالا به دلیل مسائل فنی مرتبط با ارسال مجدد تصاویر افزوده شده به عنوان داده های ورودی به نمایشگر میکروسکوپ است.این سیستم های (AR)مبتنی بر میکروسکوپ دو کاستی اصلی دارند:اول اینکه خود میکروسکوپ برای بخش ماکروسکوپی اولیه جراحی شامل برش پوست،کرانیوتومی و افتتاح دورال عملی نیست و مورد دوم میکروسکوپ های فعلی فقط یک تجسم مونوسکوپی میدان جراحی را نمایش می دهند.
کاربرد:
کاربرد(AR) در جراحی اندوواسکولار شامل روی هم قرار دادن یک CT و MRI مشتق شده از مدل سه بعدی درخت وریدی و ضایعات آن در واقعیت تصویر دو بعدی که در این مورد با آنژیوگرافی به دست می آید، می باشد.از آنجایی که کرانیوتومی لازم نیست ، شیفت مغز در این زمینه کاربردی پوچ است بنابراین ، می توان آن را به عنوان یک سیستم (AR) که برای دسترسی جراحی کاملا قابل اعتماد است در نظر گرفت.
از دیگر موارد کاربرد این روش میتوان به کاربرهای عصبی-انکولوژیکی،عصبی-عروقی،غیرععصبی-انکولوژیکی،غیر عصبی-عروقی گزارش شده است و با توجه به آمار ممکن است نتیجه بگیریم که کاربردی عصبی-انکولوژیکی ریاج ترین نوع استفاده از AR در جراحی مغز و اعصاب است.
نتیجه گیری:
مقاله فعلی تایید می کند که AR یک روش قابل اعتماد در جراحی مغز و اعصاب است .در دسترس بودن سریع اطلاعات مجازی مشتق شده از بیمار شامل گرافی های مختلف و ... که بر روی نمای میدانی جراحی قرار می گیرد به جراح در انجام اقدامات کم تهاجمی کمک میکند.به ویژه تنوع زیادی از انجام اقدامات فنی ، گزینه های معتبری را توسط جراح مغز و اعصاب برای انجام جراحی فراهم میکند مثلا، برای جراحی های مختلف(عمدتا عصبی-انکولوژیک و عصبی-عروقی) ،برای روش های مختلف درمانی(اندووسکولار،نازال،باز) و برای مراحل مختلف از همان جراحی(قسمت میکروسکوپی و قسمت ماکروسکوپی) استفاده می کند.
مقالات مرتبط
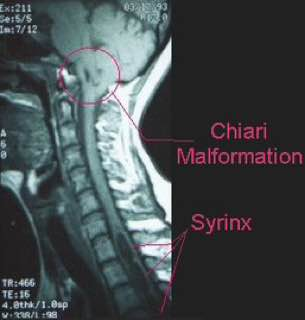
ناهنجاری کیاری
کیاری مالفورماسیون مجموعه ای از اختلالات مغز خلفی ( hidbrain) است که از هرنی تونسیل مخچه از سوراخ فورامن مگنوم تا آپلازی و آژنزی مخچه متغیر میباشد.در این مجموعه از اختلالات، علایم بالینی، یافته های تصویر برداری و جنبه های تکنیکال برای فشاربرداری (decompression) مختلفی در هر نوع از کیاری وجود دارد. چندین نوع دارد. تیپ یک : پایین آمدن تونسیل مخچه از فورامن مگنوم 5 میلیمتر یا بیشتر که سیرنگومیلیا است . علایم بصورت سردردی در پشت سر و گردن که با سرفه یا عطسه یا زورزدن ایجاد میشود و بلافاصله بعد از پایان آن ها، پایان میابد. در نوزادان و کودکانی که نمیتوانند درد خود را بیان کنند علایم آن شامل بیقراری و گریه است.نشانه های این بیماران شامل: آتاکسی، هایپررفلکسی، آتروفی، ضعف عضلانی، و اختلال عملکردی اعصاب مغزی تحتانی و از دست رفتن حس شال, اختلال حس دمایی و لمس فقط در سطحی مشاهده میشود که مسیر اسپاینوتالامیک تحت فشار قرار گرفته است.تصویر برداری انتخابی در این بیماران MRI است. در افراد نرمال و بدون علامت تونسیل مخچه میتواند تا 3 میلیمتر به پایین تر از فورامن مگنوم آمده باشد. زمانی میگوییم فتق تونسیلار رخ داده است که این پایین آمدگی 5 میلیمتر یا بیشتر باشد و در پایین آمدگی در حد فاصل 3 تا 5 میلیمتر را Borderline میگوییم.علاوه بر محل قرار گیری نوک تونسیل، شکل آن نیز مهم است. تیپ 2 : در همراهی با میلیودیسپلازی و هیدروسفالی دیده و ساختارهایی که هرنی میابند شامل:الف) ورمیس مخچه ب)ساقه ی مغزی ج) بطن چهارم هستند. علاوه بر ساختمان های عصبی مذکور ساختار های همراه آن ها نیز مانند شبکه ی کورویید، شریان بازیلار و PICA میتوانند به پایین جابجا شوند. بیماران در 5 سالگی دچار علایم ناشی از ساقه ی مغزی و یک سوم از آن ها ثانویه به نارسایی تنفسی میمیرند.از اختلال عملکرد زوج 9 و 10 مغزی دارند که میتواند تنفس، بلع و عملکرد طناب های صوتی است که میتواند در همراهی با استریدور، اپیستوتونس ونیستاگموس باشد. با طویل شدن و جابجایی به پایین ورمیس مخچه و ساقه ی مغزی، همراه با میلیومننگوسل در تمام بیماران و هیدروسفالی در اغلب بیماران و نیز وجود سیرنگومیلیا بویژه در بخش پایین نخاع گردنی بطور شایع مطرح میشود. تیپ 3 :مخچه و ساقه ی مغزی به داخل انسفالوسل قرار گرفته داخل حفره ی خلفی فتق پیدا میکند. تشخیص افتراقی این نوع از کیاری، میلومننگوسل بخش فوقانی نخاع گردنی است . تیپ 4 : آپلازی یا هایپوپلازی مخچه میباشد واندازه ی حفره ی خلفی نرمال است و هیچگونه هرنی مخچه ای وجود ندارد. تیپ 0:سیرنگومیلیا بدون وجود هرنی تونسیلار میباشد که به فشاربرداری حفره ی خلفی به خوبی پاسخ میدهد. تیپ 1.5: تونسیل مخچه با همراه با ساقه ی مغزی از فورامن مگنوم هرنی میکند
والتر ادوارد دندی
والتر ای. دندی در سال 1886 در سدالیا، میسوری به دنیا آمد. دکتر دندی در رتبه دوم در بین فارغ التحصیلان دانشکده پزشکی قرار گرفت.